Introdução
A reanimação do recém-nascido (RN) deve guiar-se pelas normas do ILCOR (International Liaison Committee on Ressuscitation) (1) e da AAP (2).
Cerca 6 a 10% dos RN necessitam de ajuda ao nascer, mas
Os RN com IG (idade gestacional)
O algoritmo de reanimação neonatal actualmente recomendado pelo European Ressuscitation Council é o seguinte:

Cada etapa tem duração de 30”.
Após esses 30” devem ser avaliados:
- FC
- Respiração
- SpO2 (Cor)
Com esses parâmetros é decidida a progressão ou retrocesso na reanimação.
Tratamento
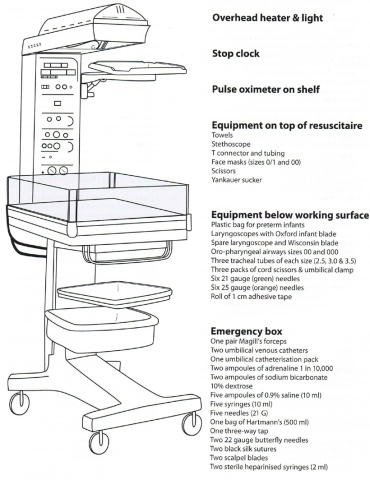
Equipamento necessário para a reanimação neonatal
- Relógio, fonte de calor, panos aquecidos, saco de polietileno e colchão térmico
- Sondas de aspiração (Fr 6, 8,10,12)
- TET para aspiração de mecónio e TET (nº 2; 2,5; 3; 3,5; 4 mm) sem cuff.
- Insuflador auto-insuflável com válvula limitadora de pressão. Volumes de 250, 500 e 750 mL Máscaras anatómicas e transparentes.
- Dispositivo para VPP de pressão controlada com peça em T.
- Misturadora de ar comprimido e oxigénio
- Laringoscópio e lâminas rectas 00, 0 e 1.
- Máscara Laríngea, tamanho 1 para RN com IG> 34 semanas e/ou peso> 2000g
- Pinça de Magyll, adesivo
- Oxímetro de pulso, estetoscópio, capnógrafo
- Agulhas intra-ósseas e cateteres umbilicais
- Adrenalina, soro fisiológico, glicose
Princípios gerais
- No RN de termo é preferível iniciar a reanimação com ar ambiente (FiO2 21%) do que com FiO2 a 100%;
- A concentração de O2 a administrar deve ser regulada por misturador de O2 e ar comprimido e orientada por oximetria de pulso avaliada no membro superior direito;
- A hipotermia induzida deve ser considerada, nos RN de termo ou quase termo (IG ≥ 36 semanas), com encefalopatia hipóxico-isquémica moderada ou grave
- Deve ser considerada a suspensão das manobras de reanimação, na ausência de batimentos cardíacos (assistolia) após 10 min de reanimação completa;
- No RN que não necessita de ser reanimado a clampagem do cordão umbilical deve ocorrer ao fim do 1º min.
Controlo da temperatura
- Colocar o RN sob fonte de calor e limpar com lençóis aquecidos.
- No RN prematuro manter a temperatura ambiente a 26º C, ligando o irradiador, utilizar lençóis aquecidos e removê-los quando saturados.
- No RN com IG
- Colocar touca e transportar o RN em incubadora aquecida.
ABCD da Reanimação Neonatal
A – VIA AÉREA
Colocar o RN com a cabeça em posição neutra.
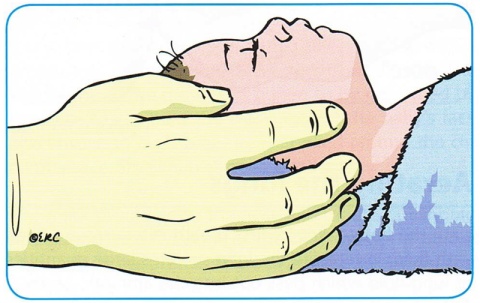
Aspirar, se necessário, primeiro a boca e depois o nariz e estimular.
Se líquido amniótico meconial:
- Vigoroso - FC> 100 bpm, respiração eficaz e tónus adequado, iniciar os primeiros passos como nos restantes RN
- Não vigoroso - não estimule o RN. A prioridade será a ventilação e a aspiração endotraqueal de mecónio deverá ser realizada se este for obstrutivo. Não atrasar a ventilação se for inexperiente.
B – VENTILAÇÃO
Se após os primeiros passos o RN não respira, respira de forma irregular e/ou apresenta FC
1. VPP: Ventilar com 40 a 60 cpm e pressão para obter expansão pulmonar.
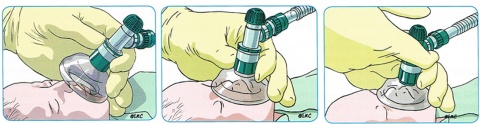
Com peça em T utilize uma PIP de 25 cmH2O (RN termo), com limitação de pressão a 30 cmH2O e uma PEEP de 4 a 5 cmH2O.
2. INTUBAÇÃO ENDOTRAQUEAL:
- Aspiração de mecónio se obstrutivo
- VPP prolongada ou ineficaz
- Administração de adrenalina
- Hérnia diafragmática
3. OXIGÉNIO: A concentração de O2 deve ser a necessária para obter uma SpO2 60%, 70%, 80%, 85% e 90% respectivamente aos 2, 3, 4, 5 e 10 minutos.
Ao utilizar a peça em T e para que consiga administrar O2 de 21 a 100%, conectar a um misturador de ar comprimido com O2.
Ao utilizar um insuflador auto-insuflável, iniciar com ar ambiente e caso não ocorra melhoria da SpO2 ou a FC for 5 L/min) e posteriormente para FiO2 de 1 (insuflador auto-insuflável com concentrador e com aporte de O2 > 5 L/min).
C – CIRCULAÇÃO
Se a FC
Se possível usar sensores de ECG para monitorizar a FC.
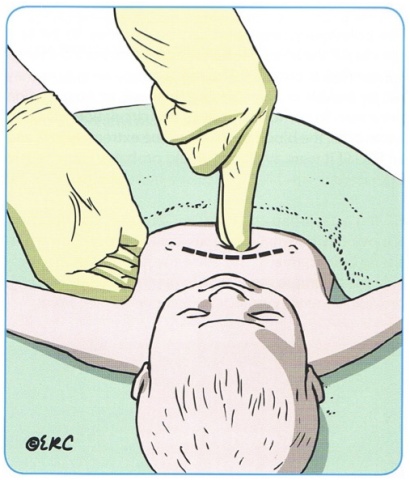
As compressões torácicas são realizadas sobre o esterno, abaixo da linha intermamilar, exercer pressão para deprimir 1/3 do diâmetro do tórax.
Sincronize a VPP com as compressões torácicas (3:1).
Podem ser utilizadas 2 técnicas:
1. Técnica dos polegares ou do abraço: abraçando o tórax do RN e utilizando os polegares para deprimir o tórax.
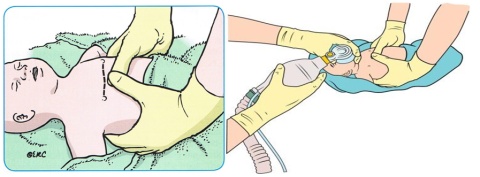
2. Técnica dos dois dedos: utilize o dedo médio e indicador da mão direita para comprimir o esterno, permite que o mesmo reanimador controle a circulação e a ventilação.
D – MEDICAÇÃO
Se a FC
A via preferencial é o CVU.
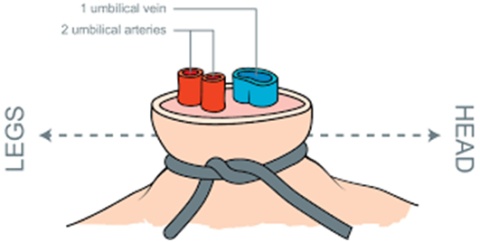
Se difícil, não atrasar a sua administração, utilizar a via ET ou IO.
Fármacos
1. Adrenalina (1:10 000).
- Misture 1 ml da ampola de adrenalina (diluição 1:1 000) com 9 ml de SF.
- Dose recomendada:
- EV: 0.1 to 0.3 mL/kg da diluição 1:10 000
- ET: 0,5 a 1 mL/kg da diluição 1:10 000.
- Após a administração EV administre “flush” de SF.
- Pode repetir após 3 a 5 min.
2. Expansor de Volume: se não houver resposta após adrenalina ou houver suspeita de hipovolémia.
- Usar: SF, Lactato de Ringer, Sangue 0 Rh negativo na dose de 10 mL/kg.
- Repetir a cada 3-5 min.
3. Naloxona: não recomendado por rotina. Apenas na suspeita de apneia por uso de anestésicos / analgésicos opióides.
4. Glicose: Infusão de soros de manutenção com glicose logo que possível.
5. Se após 10 minutos de reanimação adequada não houver resposta deve interromper a reanimação.Não é recomendada por rotina a administração de bicarbonato na sala de partos.
Particularidades no recém-nascido pré-termo
1. VPP
- No RN pré-termo ventilar com peça em T.
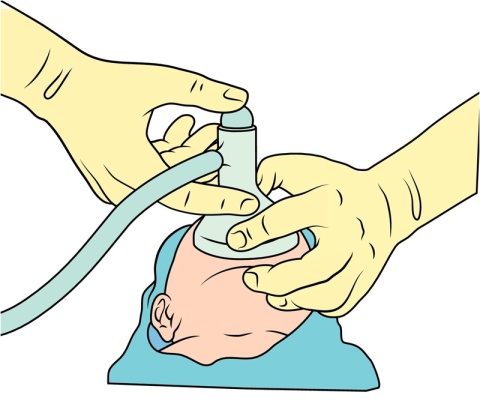
- Utilizar PIP de 20 cmH2O e PEEP de 4 a 6 cm H2O, permitindo efectuar CPAP precoce.
- Caso não disponha deste dispositivo, utilizar um insuflador auto-insuflável (250/500 ml) com válvula de escape com pressão de insuflação mínima.
2. OXIGÉNIO
- É recomendado o uso de misturadora de ar comprimido com O2. Administrar o O2 mínimo iniciando FiO2 a 0.3-0.4 de modo a obter uma SpO2 pré-ductal entre 85-95% após os 10 primeiros minutos.
3. SURFACTANTE
O uso profiláctico deverá ser efectuado de acordo com o protocolo e experiência de cada centro.
Casos especiais
- Atrésia das choanas: Ultrapassar com um tubo orofaríngeo ou TET.
- Defeito da parede abdominal: Contra-indicado CVU. Proteger o defeito com invólucro próprio ou compressas esterilizadas, húmidas e aquecidas e colocar uma sonda orogástrica.
- Defeito do tubo neural: Proteger através de compressas esterilizadas.
- Hérnia diafragmática: TET electivo e VPP e colocar uma SOG.
- Pneumotórax: A drenagem é uma emergência e deve ser realizada com agulha.
- Asfixia: Iniciar hipotermia passiva até esclarecimento sobre critérios para hipotermia induzida
Bibliografia
- Myra H. Wyckoff, Khalid Aziz, Marilyn B. Escobedo, Vishal S. Kapadia, John Kattwinkel, Jeffrey M. Perlman, Wendy M. Simon, Gary M. Weiner and Jeanette G. Zaichkin, Part 13: Neonatal Resuscitation, Circulation. 2015;132 [suppl 2]:S543–S560
- Wyllie J, Bruinenberg J, Roehr CC, Rüdiger M, Trevisanuto D, Urlesberger B.European Resuscitation Council Guidelines for Resuscitation 2015: Section 7. Resuscitation and support of transition of babies at birth. Resuscitation. 2015 Oct; 95:249-63. doi: 10.1016/j.resuscitation.2015.07.029.
Deseja sugerir alguma alteração para este tema?
Existe algum tema que queira ver na Pedipedia - Enciclopédia Online?


