Introdução
Definição
O hirsutismo define-se como o crescimento excessivo de pêlo terminal (longo e pigmentado) em zonas androgénio-dependentes no corpo feminino. Ocorre devido à produção excessiva de androgénios e/ou ao aumento da sensibilidade cutânea aos androgénios.
No sexo feminino, a testosterona é produzida pelos ovários, pela supra-renal e pela conversão periférica da androstenediona e di-hidroepiandrosterona (DHEA) em testosterona. Como tal, o hirsutismo pode ser de causa ovárica, adrenal ou idiopática.
O hirsutismo surge em 90% dos casos no contexto de síndrome de ovário poliquístico (SOP). A hiperplasia congénita da suprarrenal forma não clássica (HCSR NC) é a causa adrenal mais frequente. Os tumores produtores de androgénios, ováricos ou adrenais, constituem menos de 1% dos casos. A síndrome de Cushing, a acromegalia, a hiperprolactinemia e o hipotiroidismo são causas endócrinas raras.
O hirsutismo é idiopático quando não existe elevação sérica dos androgénios, irregularidade menstrual, nem causa identificável.
Epidemiologia
É uma situação frequente, que afecta 5 a 10% das mulheres em idade fértil.
História Clínica
Anamnese
Importante avaliar:
1. Idade de início, velocidade de progressão e desenvolvimento pubertário. Tipicamente, as causas funcionais de hirsutismo têm início peripubertário e progressão lenta.1 Em contraste, o hirsutismo tem frequentemente um início súbito e mais tardio e uma progressão rápida nos tumores secretores de androgénios ováricos ou adrenais.
2. História de irregularidade menstrual e/ou infertilidade é sugestiva de disfunção ovulatória crónica, mais frequentemente associada a SOP. No entanto, também pode surgir na HCSR-NC ou nos tumores produtores de androgénios.1
3. Outra sintomatologia associada, sugestiva de endocrinopatia.
4. Anticonceptivos orais (ACO) e/ou tratamentos prévios que podem interferir no diagnóstico.
5. Medicação androgenizante.
6. Antecedentes familiares de hirsutismo e/ou SOP.
Exame objectivo
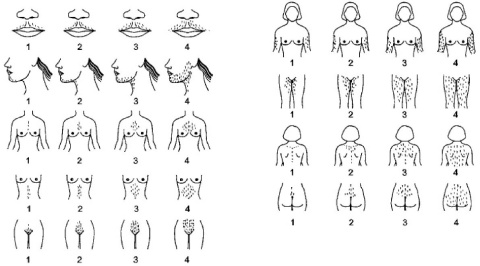
1. O diagnóstico é clínico e baseia-se na Escala de Ferriman-Gallwey modificada (Figura 1). Trata-se de um método semi-quantitativo em que estão representadas 9 zonas de distribuição pilosa tipicamente masculinas, cada uma pontuada de 0 a 4 (score 0 a 36). O score igual ou superior a 8 é indicativo de hirsutismo, sendo este considerado ligeiro se 8 a 15 e moderado a grave quando superior a 15. No entanto, a expressão do crescimento piloso depende de fatores raciais e étnicos que devem ser tidos em consideração.
2. Outros sinais de hiperandrogenismo podem estar presentes como acne, oleosidade da pele e do cabelo, alopecia bitemporal e sinais de virilização tais como voz grave, aumento da massa muscular e clitoromegália. Os sinais de virilização surgem apenas nas situações de hiperandrogenemia grave e devem levantar a suspeita de tumor produtor de androgénios.
3. Avaliar a existência de sinais sugestivos de endocrinopatia. Acantose nigricans, irregularidade menstrual, obesidade e aumento do perímetro abdominal são sugestivos de insulinorresistência e SOP.
4. Avaliação do peso, estatura e perímetro abdominal e cálculo do Índice de Massa Corporal (IMC).
5. Medição da tensão arterial. Se existir hipertensão arterial suspeitar de síndrome de Cushing.
Diagnóstico Diferencial
O hirsutismo deve ser distinguido da hipertricose, correspondente ao excesso de pêlos não terminais (curtos e não pigmentados), de distribuição generalizada, incluindo zonas androgénio-independentes.
A hipertricose não se associa a hiperandrogenemia e, geralmente, surge num contexto familiar ou resultante de má nutrição ou fármacos, como a fenitoína ou a ciclosporina.(2)
Exames Complementares
Patologia Clínica
Recomenda-se avaliar a androgenemia antes do início do tratamento.(1) Deve dosear-se a testosterona total, idealmente às 8 AM e na fase folicular do ciclo menstrual, e, quando possível, a testosterona livre. Isoladamente, a elevação da testosterona livre é o indicador mais sensível de hiperandrogenemia.(2) Também pode ser útil a avaliação da androstenediona, DHEA-S e 17 hidroxiprogesterona.
Consoante a clínica, ponderar doseamentos de TSH, prolactina, IGF-I e cortisol.2 Em doentes com hirsutismo e outros sinais sugestivos de SOP recomenda-se avaliação da tolerância oral à glicose e do perfil lipídico, para despiste de insulinorresistência e dislipidemia.
Imagiologia
Ecografia pélvica: avaliação das dimensões e morfologia do ovário e exclusão de patologia tumoral.
RM ou TC das suprarrenais: se suspeita de tumor produtor de androgénios de causa adrenal.
Tratamento
Algoritmo clínico/ terapêutico
O grau de stress emocional causado pela situação é variável e pode influenciar as decisões terapêuticas.
O hirsutismo associado a irregularidade menstrual e testosterona elevada surge geralmente no contexto da SOP, que constitui a causa mais frequente de hiperandrogenismo.
O tratamento do hirsutismo pode ser cosmético ou farmacológico.
No hirsutismo ligeiro sem história sugestiva de ovário poliquístico, tumor virilizante ou endocrinopatia pode iniciar-se o tratamento cosmético sem avaliação endócrina prévia.
Os métodos cosméticos dependem da faixa etária e localização do pêlo: depilação química, epilação com cera ou fotoepilação (laser díodo ou alexandrite ou luz pulsada). A fotoepilação é o tratamento de primeira linha para o hirsutismo localizado associado a SOP.3 Dos vários métodos cosméticos, a fotoepilação é o único que pode ser definitivo, eliminando de forma progressiva os pêlos. Habitualmente, são necessárias 3 a 4 sessões por cada área corporal.
A eflornitina, que inibe irreversivelmente a ornitina descarboxílase, pode ser usada como adjuvante à fotoepilação nos casos de hirsutismo facial resistente à fotoepilação ou quando a fotoepilação está contraindicada. Deve ser aplicada em camada fina duas vezes por dia, está aprovada a partir dos 12 anos e deve ser suspensa se ausência de melhoria após 4 meses de uso.
Relativamente à terapêutica farmacológica, os ACO combinados com progestagénio e estrogénio em baixa dosagem (tipicamente o etinilestradiol) são tratamento de 1ª linha na maioria das adolescentes. Os ACO diminuem a produção ovárica de androgénios, reduzindo a testosterona livre e a dihidrotestosterona. Inibem também a proliferação endometrial. Na SOP, os ACO contribuem não só para a melhoria do hirsutismo, como para a regularização dos ciclos menstruais e, habitualmente, são considerados quando os sintomas persistem 2 anos após a menarca. Nos casos de SOP associado a excesso de peso ou obesidade, a perda ponderal contribui para a melhoria da sensibilidade à insulina, diminuição da androgenemia e melhoria da função ovulatória. As mulheres com boa resposta aos ACO podem manter esta medicação enquanto desejarem.
Nos casos em que o hirsutismo persiste mais de seis meses após instituídos ACO, pode ser considerada medicação com anti-androgénios, como a espironolactona. A melhoria do hirsutismo pode só ser evidente após seis meses de terapêutica com anti-androgénios, devido ao ciclo longo do crescimento piloso. Os anti-androgénios podem causar feminização dos fetos masculinos, pelo que deve associar-se um método anticonceptivo eficaz.
Nos casos de hirsutismo associado a fármacos, a medicação deve ser suspensa se possível.
Os casos que surgem no contexto de HCSR NC, outras endocrinopatias ou tumores produtores de androgénios requerem terapêutica específica.
Evolução
O hirsutismo pode traduzir alterações endócrinas importantes, pelo que o prognóstico se correlaciona com a causa subjacente. Pode ter repercussões psicológicas significativas, como baixa autoestima e depressão, e ter impacto na qualidade de vida.
Recomendações
É aconselhada avaliação endócrina e monitorização em Consulta de Endocrinologia Pediátrica.
Particularmente nos casos de SOP é importante manter vigilância seriada do IMC, perímetro abdominal e tensão arterial e realizar rastreio de alterações da tolerância à glicose e alterações do perfil lipídico. É também fundamental rastrear alterações do sono, do humor e do comportamento alimentar e promover hábitos de vida saudáveis, nomeadamente evicção do tabagismo.
Bibliografia
- Escobar-Morreale et al: Epidemiology, diagnosis and management of hirsutism: a consensus statement by the Androgen Excess and Polycystic Ovary Syndrome Society. Hum Reprod Uptodate 2012; 18(2): 146-70
- Rosenfield RL: The Diagnosis of polycystic ovary syndrome in adolescents. Pediatrics 2015; 136(6): 1154-65
- Ibanez L et al: An international consortium update: pathophysiology, diagnosis, and treatment of polycystic ovarian syndrome in adolescence. Horm Res Paediatr 2017; 1-22
- International evidence-based guidelines for assessment and management of polycystic ovary syndrome 2018
Deseja sugerir alguma alteração para este tema?
Existe algum tema que queira ver na Pedipedia - Enciclopédia Online?


