Cancro ginecológico na infância e na adolescência
Introdução
Epidemiologia (Tabela 1)
O cancro ginecológico é raro na infância e adolescência, apesar de apresentar maior potencial de malignidade (1). A maioria dos tumores ginecológicos malignos tem origem ovárica (60-70%), sendo mais comuns os tumores de células germinativas (2,3). O rabdomiossarcoma é o tumor de tecidos moles mais comum na infância, apresentando uma variante quase exclusiva da idade pediátrica, a nível vaginal, o sarcoma botrióide (2). Os tumores do corpo e colo do útero e da vulva são raros nesta faixa etária (2). Porém, nas adolescentes sexualmente ativas tem aumentado a doença do trofoblasto gestacional e as displasias do colo do útero (4).
| Localização | Subtipo Histológico | Epidemiologia |
| Ovário | Tumores de Células Germinativas (63-74%) |
Pico de incidência aos 20 anos, sendo o disgerminoma e o teratoma imaturo os subtipos mais comuns (5). |
|
Tumores dos Cordões Sexuais e Estroma (17-20%) |
Típicos da adolescência, sendo os tipos mais frequentes os tumores de células da granulosa juvenil e os tumores de células de Sertoli-Leydig (5). | |
|
Tumores Epiteliais (4,5-12,5%) |
Surgem após a puberdade (2). São borderline em 30% dos casos nesta faixa etária (4). | |
| Corpo do Útero | Rabdomiossarcoma | Tumor de tecidos moles mais comum na infância, com origem no útero ou na vagina em 3% dos casos. Afeta sobretudo crianças com idade inferior a 6 anos (2). |
| Leiomiossarcoma | Afeta 2 em 10 milhões de crianças e adolescentes (2). | |
| Adenocarcinoma endometrial |
Extremamente raros em crianças e adolescentes (2,3). |
|
| Sarcoma do estroma endometrial | ||
| Doença do Trofoblasto Gestacional | Tem aumentado nas adolescentes sexualmente ativas (4). | |
|
Vagina e Colo do Útero |
Sarcoma Botrióide | Variante do rabdomiossarcoma embrionário quase exclusiva da idade pediátrica, a nível vaginal (2). Na adolescência afeta sobretudo o colo do útero (4). |
| Tumor do seio endodérmico |
Ocorre tipicamente em crianças com idade inferior a 3 anos e a nível vaginal. Surge no colo do útero em 10-15% (4). |
|
| Adenocarcinoma de células claras da vagina | Raro desde que diminuiu a exposição das grávidas ao Dietilestilbestrol (2) | |
| Displasia do colo | Tem aumentado nas adolescentes sexualmente ativas (4). | |
| Vulva | Condiloma acuminado | Lesão mais comum nesta faixa etária, em consequência de infeção por Vírus do Papiloma Humano (HPV) (2). |
| Melanoma | Existem casos descritos na infância. Porém, os tumores da vulva são muito raros nesta faixa etária (2). | |
| Lipossarcoma da vulva |
História Clínica
Anamnese
Ovário: Os tumores malignos do ovário podem ser assintomáticos, sendo usual a sua deteção incidental durante exames de rotina (2). Cursam com dor e distensão abdominal em 90% dos casos (1). A dor abdominal severa e irritação peritoneal podem indicar torsão, rutura ou hemorragia do tumor (1). Outros sintomas inespecíficos podem estar presentes, nomeadamente sensação de plenitude abdominal, náuseas ou vómitos, anorexia, obstipação e retenção ou frequência urinária (2). Os tumores de células da granulosa podem associar-se a quadros de hiperestrogenismo: quando surgem antes da puberdade (5%) associam-se a pseudo-puberdade precoce isosexual; após a menarca ocasionam menorragias, irregularidades menstruais, amenorreia secundária e hiperplasia endometrial (4). Os tumores de células de Sertoli-Leydig podem associar-se a quadros virilização, cursando com oligoamenorreia, acne, hirsutismo, clitoromegália e alteração da voz (4).
Corpo do Útero: Os tumores uterinos podem apresentar-se por hemorragia uterina anormal e aumento do volume uterino (4). Os rabdomiossarcomas embrionários do corpo do útero apresentam crescimento rápido com expulsão do tumor através do colo e complicações subsequentes, como inversão uterina e pólipo cervical volumoso (2).
Vagina e Colo do Útero: O sarcoma botrióide manifesta-se por uma ou várias lesões polipóides que se exteriorizam através do introito vaginal (aspeto semelhante a cachos de uvas), associado a hemorragia vaginal (4). Se localizado no colo simula um pólipo cervical (2). A displasia cervical pode condicionar coitorragias, hemorragia uterina anómala e corrimento fétido (4).
Exame objectivo
O exame objetivo geral inclui a avaliação do desenvolvimento pubertário (estadios de Tanner), seguido de palpação abdominal (tamanho de massa, presença de defesa ou ascite) e exame ginecológico (se não for possível por ansiedade ou desconforto, examinar sob anestesia) (3).
Na presença de lesões suspeitas a nível cervical, vaginal ou vulvar, deverá ser realizada biópsia orientada por colposcopia, vaginoscopia e vulvoscopia, respetivamente (3).
Diagnóstico Diferencial
A maioria das massas pélvicas têm origem ginecológica, mas podem ser provenientes do trato urinário (tumor de Wilms na criança), intestinal (abcesso apêndice) ou de outras estruturas pélvicas. Relativamente a causas ginecológicas, considerar no diagnóstico diferencial as lesões genitais obstrutivas congénitas (hímen imperfurado), as massas tubárias (hidrosalpinge, piosalpinge, gravidez ectópica, quisto do ligamento largo, doença inflamatória pélvica) e massas uterinas (leiomioma, adenomioma, gravidez) (2). Na presença de massa anexial é necessário diferenciar entre quisto funcional (quistos foliculares ou do corpo lúteo), tumor benigno ou maligno.
Em caso de hemorragia vaginal, excluir presença de corpo estranho, vulvovaginite ou história de trauma (1). Raramente a hemorragia vaginal é secundária a leucemia ou hemangioma (2).
Exames Complementares
Patologia Clínica
- Hemograma e bioquímica;
- Marcadores tumorais (Tabela 2): Diagnóstico e vigilância da resposta à terapêutica nos tumores do ovário (2);
- Cariótipo: Indicado nos tumores do ovário na pré-menarca, uma vez que cerca de 5% dos disgerminomas se associam a disgenesia gonadal (5).
|
CA125 |
AFP | hCG | LDH | E2 | Inib | T | Andro | DHEA | HAM | |
|
Tumores de Células Germinativas |
||||||||||
|
Disgerminoma |
+/- | + | + | |||||||
| Teratoma imaturo | + |
+/- |
+ | |||||||
| Tumor do saco vitelino | + |
+/- |
||||||||
| Carcinoma Embrionário | + | + | + | + | ||||||
| Coriocarcinoma | + | |||||||||
|
Tumores dos Cordões Sexuais e Estroma |
||||||||||
|
Tumor de células da granulosa |
+ | + | + | + | ||||||
| Sertoli-Leydig |
+/- |
+/- | +/- | +/- | +/- | |||||
| Tumores Epiteliais | ||||||||||
| + | ||||||||||
AFP=Alfa-fetoproteína; hCG=Gonadotrofina Coriónica Humana; LDH=Lactato Desidrogenase; E2=Estradiol; Inib=Inibina; T=Testosterona; Andro=Androstenediona; DHEA=Desidroepiandrostenediona; HAM=Hormona Anti-Mulleriana.
Imagiologia
A utilização disseminada da ecografia obstétrica tem condicionado um aumento do diagnóstico antenatal de tumores anexiais no feto. A maioria tem resolução espontânea nos primeiros meses de vida após remoção da influência hormonal materna (1). A ecografia abdomino-pélvica (com doppler) e a ressonância magnética (RMN) são métodos imagiológicos amplamente aceites nesta faixa etária por serem não invasivos e sem radiação ionizante (1). Na suspeita de doença maligna são necessários exames de estadiamento para exclusão de metastização à distância (TAC toraco-abdomino-pélvico e estudo do tubo digestivo se clinicamente indicado) (2,4). Nos tumores do ovário, o diagnóstico definitivo é histológico e o estadiamento é cirúrgico (5).
Tratamento
Os casos de Cancro Ginecológico devem ser orientados em consulta especializada de Ginecologia Oncológica e/ou de Cirurgia Pediátrica Oncológica.
Ovário:
A atitude expectante é preconizada na massa anexial quística, unilateral, móvel, com menos de 5 cm (3). A maioria dos quistos anexiais da adolescência são funcionais, pelo que se advoga uma atitude expectante, com repetição de ecografia em fase pós-menstrual e realização de contraceção hormonal combinada, para diminuir a formação de novos quistos funcionais (1,3).
A cirurgia está indicada na massa anexial (1,3):
- Diagnosticada antes da menarca: A presença de massa ovárica sólida na infância é considerada maligna até prova histológica contrária.
- Sugestiva de malignidade: Ecograficamente com áreas sólidas, septações espessas, color doppler com vascularização sugestiva de malignidade e ascite.
- Condicionadora de sintomas.
- Persistente ou com aumento dimensional nas avaliações ecográficas.
- Suspeita de torsão.
Na suspeita de benignidade, a quistectomia via laparoscópica é a opção de primeira linha. O esforço para preservação ovárica deve ser máximo, uma vez que a função ovárica continuada é necessária para o completo desenvolvimento sexual e maturação somática da criança (1). Na suspeita de carcinoma do ovário, a laparotomia exploradora é a via de abordagem preferencial, no entanto pode ser efetuada laparoscopia em centros habilitados. De um modo geral, nesta faixa etária a cirurgia é conservadora até diagnóstico definitivo de malignidade, devendo recorrer-se ao exame extemporâneo da peça no intra-operatório. A abordagem cirúrgica conservadora envolve anexectomia unilateral e estadiamento cirúrgico, incluindo exploração abdominal e pélvica, lavado peritoneal e biópsia de lesões ou gânglios linfáticos suspeitos para pesquisa de disseminação maligna oculta (5). Consoante o estádio e o subtipo histológico do tumor, pode haver indicação para quimioterapia adjuvante (3,5). Em doentes com carcinoma metastático, a resseção cirúrgica agressiva aumenta a resposta do tumor à quimioterapia e prolonga a sobrevida (3).
Corpo e Colo do Útero e Vagina: Estratégia multimodal que pode incluir cirurgia, quimioterapia e/ou radioterapia (2).
Vulva: Tratamento cirúrgico na maioria dos casos. O condiloma acuminado pode ser tratado com ácido tricloroacético, electrocoagulação ou laser (2).
Algoritmo clínico/ terapêutico da massa anexial
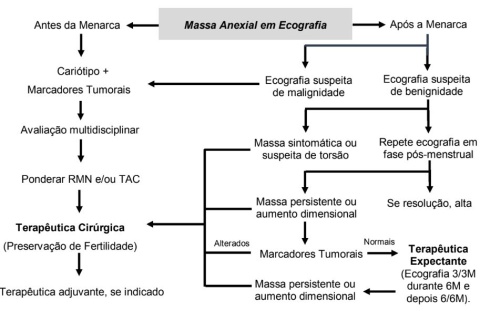
Evolução
Ovário: A maioria dos tumores de células germinativas do ovário é diagnosticada em estádios precoces, sendo a sobrevida aos 5 anos superior a 85%. Embora as recidivas sejam pouco frequentes, 90% ocorrem nos primeiros 2 anos após o diagnóstico (5).
Corpo do Útero: Os sarcomas uterinos têm mau prognóstico devido à sua rápida progressão e elevada taxa de metastização. A sobrevida aos 2 anos é inferior a 50%. As recidivas são frequentes e ocorrem sobretudo à distância (4).
Vagina e Colo do Útero: Relativamente ao sarcoma botrióide, a metastização à distância é precoce e as recorrências são frequentes. A sobrevida aos 5 anos é de cerca de 60% em qualquer estadio, atingindo os 90% na doença localizada. O sarcoma botrióide a nível vaginal tem melhor prognóstico que o cervical (4).
Recomendações
Na presença de Cancro Ginecológico recomenda-se que sejam ponderadas estratégias de preservação da fertilidade quando se define a conduta terapêutica para cada caso (depende do tipo de cirurgia, dose de radiação, fármacos de quimioterapia) (3).
Ovário: O risco de carcinoma do ovário epitelial invasivo é reduzido pelo uso de contraceção hormonal combinada (2).
Colo do Útero: A prevenção primária do cancro do colo do útero consiste na vacinação contra o HPV e utilização de preservativo. O rastreio citológico é uma medida de prevenção secundária, no entanto, sendo o risco de cancro cervical uma raridade na população das adolescentes, não está recomendada a sua realização antes dos 21 anos de idade, independentemente da idade de início da vida sexual (2).
Bibliografia
- IMAI A. Genital Tumours in Girls and Place of Surgery. In: Dramusic V, editor. Clinical Approach To Paediatric And Adolescent Gynaecology. Oxford University Press; 1998. P.203-210
- MacZura NT, Merrit DF. Neoplasms and Adolescent Screening of Human Papillomavirus. In: Kliegman R, editor. Nelson Textbook of Pediatrics. 20ª Edição. Elsevier; 2016. p. 2622-2627
- Carlson J. Gynecologic Neoplasms. In: Lavery JP, editor. Pediatric and Adolescent Obstetrics and Gynecology. Springer Verlag New York; 1985. P. 123-142
- Silva C, Peralta F. Cancro Ginecológico na Adolescente. In: Leite H, Belo J, editores. Atualizações em Saúde Reprodutiva e Sexualidade na Adolescência. P.117-126.
- Sociedade Portuguesa de Ginecologia. Cancro Ginecológico - Consensos Nacionais; 2016.
Deseja sugerir alguma alteração para este tema?
Existe algum tema que queira ver na Pedipedia - Enciclopédia Online?


